Blog
Blog
Μια Mεταρρύθμιση για τη διακυβέρνηση του ΕΣΥ
Όπως αναφέρουν οι συντάκτες, η πανδημία έφερε το Εθνικό Σύστημα Υγείας στο προσκήνιο -αν υποθέσουμε ότι κάποτε έφυγε από εκεί. Ανέδειξε ακόμη περισσότερο τη σημασία του, κάποια δυνα;oPVWτά σημεία του αλλά και τις ανάγκες του για περισσότερη χρηματοδότηση και στελέχωση, εκσυγχρονισμό και καλύτερη διακυβέρνηση. Η διαΝΕΟσις ήδη από την αρχή της λειτουργίας της το 2016 έχει δημοσιεύσει μελέτες, κείμενα πολιτικής, podcast και άρθρα για την υγεία στην Ελλάδα -το 2020 μάλιστα δημοσίευσε μια συνολική πρόταση για την ανασυγκρότηση του Εθνικού Συστήματος Υγείας. Εκείνη η μεγάλη έρευνα που ήταν μια ολοκληρωμένη πρόταση μεταρρύθμισης για ένα “Νέο ΕΣΥ” διαπίστωνε την ανάγκη για παρεμβάσεις σε 5 άξονες: οργάνωση και διοίκηση, χρηματοδότηση, πρωτοβάθμια φροντίδα υγείας, νοσοκομειακές μονάδες και ανθρώπινο δυναμικό.
Το κείμενο πολιτικής που δημοσιεύεται τώρα έρχεται ως φυσική συνέχεια αυτής της δραστηριότητας – συγκεκριμένα επιχειρεί να εξειδικεύσει ακόμα περισσότερο έναν από τους πέντε πυλώνες εκείνης της έρευνας: εκείνον για την οργάνωση και τη διοίκηση του ΕΣΥ με μια πολύ συγκεκριμένη πρόταση σύγχρονης μεταρρύθμισης για τη διακυβέρνηση του ΕΣΥ. Υπογράφεται από ομάδα τεσσάρων καθηγητών ελληνικών πανεπιστημίων με συντονιστή τον Ομότιμο Καθηγητή Κοινωνικής και Προληπτικής Ιατρικής στο ΕΚΠΑ και Διευθυντή του Ινστιτούτου Κοινωνικής και Προληπτικής Ιατρικής (ΙΚΠΙ), Γιάννη Τούντα και μέλη τους καθηγητές Βασίλη Κέφη του Πάντειου Πανεπιστημίου, Νίκο Πολύζο του Δημοκρίτειου Πανεπιστημίου και Κυριάκο Σουλιώτη του Πανεπιστημίου Πελοποννήσου.
Οι ανάγκες του ΕΣΥ σήμερα
Γιατί όμως χρειάζεται μια τέτοια ριζική μεταρρύθμιση; Πρόσφατα απασχόλησαν τον δημόσιο διάλογο οι διοικητές των νοσοκομείων και η αλλαγή της διαδικασίας επιλογής τους. Όμως τα δεδομένα μαρτυρούν ότι το πρόβλημα είναι πολύ πιο βαθύ. Το ελληνικό σύστημα υγείας, σε αντίθεση με πολλά ευρωπαϊκά, όπως γράφει το κείμενο, “δεν διαθέτει ούτε κεντρική διοίκηση, ούτε διοικητικά στελέχη επιλεγμένα με αδιάβλητες διαδικασίες”. Το ΕΣΥ διοικείται κεντρικά σε πολύ μεγάλο βαθμό από “αδύναμες υπηρεσίες του Υπουργείου Υγείας” και ασφαλώς από τα επιτελεία των υπουργών κάθε περιόδου. Η δομή του ΕΣΥ, όπως διαπιστώνει και το κείμενο πολιτικής, φαίνεται ότι περιορίζει σημαντικά και τη δυνατότητα επιτυχίας των νομοθετικών ή άλλων παρεμβάσεων του ίδιου του κράτους στο σύστημα υγείας.
Πώς διοικείται όμως σήμερα το ΕΣΥ; Το ελληνικό σύστημα υγείας, το οποίο χρηματοδοτείται τόσο από τις ασφαλιστικές εισφορές των εργαζόμενων όσο και από τον κρατικό προϋπολογισμό χωρίζεται σε 7 υγειονομικές περιφέρειες (ΥΠε) στις οποίες υπάγονται τα νοσοκομεία του ΕΣΥ (κεντρικά και διασυνδεδεμένα) και του ΙΚΑ και τα Κέντρα Υγείας. To υπουργείο βρίσκεται βεβαίως στην κορυφή της πυραμίδας: βάζει τις προτεραιότητες και καθορίζει το ύψος της χρηματοδότησης για τις προτεινόμενες δράσεις. Κατανέμει τους σχετικούς πόρους, εισηγείται τις αλλαγές στο θεσμικό πλαίσιο και αναλαμβάνει την εφαρμογή των νόμων και των μεταρρυθμίσεων. Έχει επίσης την ευθύνη για τους επαγγελματίες υγείας και συντονίζει το σύστημα προσλήψεων νέου υγειονομικού προσωπικού. Επίσης, εκτός του ΕΣΥ, έχει την ευθύνη της ρύθμισης του ιδιωτικού τομέα. Παρότι οι ΥΠε είχαν αρχικά σχεδιαστεί για να διαθέτουν κάποιες διοικητικές αρμοδιότητες, τελικά η συνεισφορά τους σε αυτό το πεδίο είναι περιορισμένη. Τέλος, θεωρητικά το επιτελείο του υπουργείου διαθέτει ένα συμβουλευτικό όργανο, το Κεντρικό Συμβούλιο Υγείας (ΚΕΣΥ), το οποίου όμως η λειτουργία, όπως γράφει το κείμενο, “απέχει από τις ιδρυτικές του αρμοδιότητες και που ο ρόλος του πρέπει να εξεταστεί ανάλογα και με αντίστοιχους φορείς”.
Τι έχουν τελικά στη διάθεσή τους οι πολίτες στο πλαίσιο του συστήματος; Από τη μία πλευρά, η πρωτοβάθμια φροντίδας υγείας, δηλαδή η περίθαλψη εκτός νοσοκομείων, δεν είναι σημαντικά ανεπτυγμένη στη χώρα, χωρίς αυτό να σημαίνει ότι είναι εντελώς απούσα. Στην Ελλάδα λειτουργούν 314 Κέντρα Υγείας, όπου υπάγονται 1.438 Περιφερειακά Ιατρεία, 93 Πολυδύναμα Περιφερειακά Ιατρεία, 45 Ειδικά Περιφερειακά Ιατρεία και 220 Τοπικά Ιατρεία. Ακόμη, λειτουργούν 10 δομές που αφορούν διαγνωστική ιατρική, ειδική οδοντιατρική φροντίδα και παιδοψυχιατρική.
Τα νοσοκομεία από την άλλη πλευρά είναι αυτά που δέχονται το μεγαλύτερο μέρος των ασθενών και τελικά σηκώνουν το μεγαλύτερο βάρος. Το σύστημα είναι “νοσοκομειο-κεντρικό”: 128 γενικά νοσοκομεία ανήκουν σήμερα στο ΕΣΥ (λειτουργούν επίσης, εκτός ΕΣΥ, 141 ιδιωτικά) καθώς και 10 ειδικά νοσοκομεία -ψυχιατρικά, γυναικολογικά-μαιευτικά, παιδιατρικά και ογκολογικά. Τα νοσοκομεία του ΕΣΥ λειτουργούν ως Νομικά Πρόσωπα Δημοσίου Δικαίου (ΝΠΔΔ), με εξαίρεση δύο από αυτά (το “Παπαγεωργίου” και το “Ωνάσειο”), τα οποία λειτουργούν ως Νομικά Πρόσωπα Ιδιωτικού Δικαίου (ΝΠΙΔ) μη κερδοσκοπικού χαρακτήρα. Η διαφορά αυτή, παρότι σε κάποιους ίσως ακούγεται σαν γραφειοκρατική λεπτομέρεια, είναι τελικά πολύ σημαντική. Τα ΝΠΙΔ έχουν πολύ μεγαλύτερο βαθμό ευελιξίας και ελευθερίας ώστε να προσαρμόζονται πιο γρήγορα και αποτελεσματικά στις ανάγκες των ασθενών, οι οποίοι με τη σειρά τους είναι πλέον καλύτερα οργανωμένοι σε ενώσεις και ενημερωμένοι.
Τι μπορεί να αλλάξει
Η παραπάνω δομή με την οποία λειτουργούν τα νοσοκομεία, παρότι άλλαξε πολλές φορές με τα χρόνια, βασίζεται ακόμα σε μεγάλο βαθμό στη δομή του ΕΣΥ τη δεκαετία του 1980, όταν αυτό ιδρύθηκε. Έκτοτε οι ανάγκες για υπηρεσίες στη χώρα έχουν αλλάξει, ενώ έχουν επίσης αναδειχθεί καλύτερα μοντέλα διοίκησης συστημάτων υγείας. Η ανεπάρκεια αυτής της οργανωτικής δομής του ΕΣΥ φαίνεται και εκ του αποτελέσματος. Το προσωπικό, οι κλίνες, οι κλινικές και τα εργαστήρια είναι άνισα κατανεμημένα με αποτέλεσμα η κατανομή τους στη χώρα να μην ακολουθεί τη δημογραφία και τις ανάγκες υγείας του τοπικού πληθυσμού. Συχνά λείπει από τα νοσοκομεία απαραίτητος τεχνολογικός εξοπλισμός, είτε για τη διάγνωση/επέμβαση είτε για την καταγραφή και την καταχώριση δεδομένων -εκεί δε που υπάρχει πολλές φορές υπο-χρησιμοποιείται. Τα τμήματα επειγόντων περιστατικών και τα εξωτερικά ιατρεία των νοσοκομείων πολύ συχνά εξυπηρετούν περιστατικά, τα οποία θα μπορούσαν να αντιμετωπιστούν σε πρωτοβάθμιο επίπεδο, εκτός νοσοκομείων -και, επομένως, να απελευθερώσουν πόρους και χρόνο για τα περιστατικά εκείνα που δεν θα μπορούσαν. Σε πολλά, επαρχιακά κυρίως, νοσοκομεία λείπουν σημαντικές ειδικότητες γιατρών. Τέλος, δεν υπάρχει συστηματική και ενιαία καταγραφή των αναγκών κάθε ΥΠε, με αποτέλεσμα να μην είναι σαφείς οι ανάγκες καθεμίας σε πόρους και, επομένως, να γίνεται όλο και πιο δύσκολος ο αποτελεσματικός σχεδιασμός.
Πώς μπορεί όμως να μοιάζει ένα πιο αποτελεσματικό ΕΣΥ; Πώς μπορεί να εξελιχθεί σε ένα σύστημα το οποίο τελικά θα καλύπτει καλύτερα τις ανάγκες των πολιτών και ταυτόχρονα θα αποφεύγει τη σπατάλη υλικών και ανθρώπινων πόρων; Ποια είναι τα ειδικά χαρακτηριστικά εκείνα στα οποία θα πρέπει να εστιάσει μια αποτελεσματική αναδιοργάνωσή του; Το κείμενο πολιτικής αφιερώνει αρκετό χώρο σχολιάζοντας τις πιο σύγχρονες τάσεις στη διοίκηση συστημάτων υγείας σημειώνοντας ότι “τις τελευταίες δεκαετίες η τάση είναι προς τις μικρότερες αλυσίδες διοίκησης, τη χρήση περισσότερων ομάδων από διάφορους τομείς, τις ομάδες εργασίας και τις οριζόντιες δομές, καθώς και προς μεγαλύτερα όρια εποπτείας, καθώς κερδίζει έδαφος η εκχώρηση αρμοδιοτήτων”. Επομένως οι συγγραφείς διαπιστώνουν επίσης ότι τα τρία επίπεδα ενός συστήματος υγείας (πρωτοβάθμιο, δευτεροβάθμιο και τριτοβάθμιο) θα πρέπει να συνδέονται μεταξύ τους.
Όσον αφορά ειδικά τα νοσοκομεία αυτά παρουσιάζουν σημαντικές ιδιαιτερότητες σε σχέση με τις παραδοσιακές μορφές διοίκησης. Τα νοσοκομεία άλλωστε διαχειρίζονται την υγεία των “πελατών” τους, πράγμα που από μόνο του καθιστά τη διοίκησή τους ξεχωριστή. Επιπλέον, τα νοσοκομεία λειτουργούν σε ένα διαρκώς μεταβαλλόμενο περιβάλλον όπου οι εξελίξεις στις υπηρεσίες που παρέχονται (ιατρονοσηλευτικές, ερευνητικές και εκπαιδευτικές) είναι γρήγορες και απαιτούν συνεχή αναπροσαρμογή. Τέλος, η συνύπαρξη των γιατρών και των νοσηλευτών με τα διοικητικά στελέχη αποτελεί επίσης μια τέτοια ιδιαιτερότητα.
Σε αυτό το πλαίσιο οι συγγραφείς αφιερώνουν αρκετό χώρο στην ανάλυση του μοντέλου “Hub-and-Spoke” (Κόμβου και Ακτίνας) για την οργάνωση της νοσοκομειακής φροντίδας, το οποίο αποτελεί και τη βάση της δικής τους πρότασης. Το μοντέλο αυτό προβλέπει τον προσδιορισμό ενός νοσοκομείου-κόμβου το οποίο παρέχει τις πιο εντατικές ιατρικές υπηρεσίες, έχει την υψηλότερη επένδυση πόρων και τη μεγαλύτερη συγκέντρωση της πιο προηγμένης ιατρικής τεχνολογίας. Σύμφωνα με το ίδιο μοντέλο, γύρω από το νοσοκομείο-κόμβο υπάρχουν δορυφορικά νοσοκομεία-ακτίνες που προσφέρουν πιο περιορισμένες υπηρεσίες που διανέμονται σε όλο το δίκτυο φροντίδας (σε πρωτοβάθμιο και δευτεροβάθμιο επίπεδο), ανάλογα με το μέγεθός τους και το εύρος των τμημάτων που διαθέτουν. Αμέσως μετά στο κεφάλαιο 1.4 και πριν διατυπώσει την πλήρη πρότασή της, το κείμενο πολιτικής της διαΝΕΟσις αφιερώνει χώρο στην ανάλυση τεσσάρων συστημάτων υγείας σε ισάριθμες ευρωπαϊκές χώρες: στο Ηνωμένο Βασίλειο, στη Σουηδία, στη Γαλλία και στην Ιταλία -διαφορετικά συστήματα υγείας, όλα όμως με αυτόνομη, κεντρική και περιφερειακή διοίκηση.
Η πρόταση
Μετά τις παραπάνω κρίσιμες διαπιστώσεις το κείμενο πολιτικής της διαΝΕΟσις καταθέτει τη δική του πρόταση “προκειμένου να μετατραπεί το ΕΣΥ από κακοδιοικούμενη κρατική υπηρεσία σε σύγχρονο δημόσιο οργανισμό ικανό να καλύψει με επάρκεια τις ανάγκες υγείας του ελληνικού πληθυσμού. Προκρίνεται ένα νέο μοντέλο συνολικής διακυβέρνησης του ΕΣΥ, στο πλαίσιο ενός γενικότερου σχεδίου δημιουργίας ενός ‘Νέου ΕΣΥ’”. Τι περιλαμβάνει ακριβώς αυτή η πρόταση; Οι συγγραφείς την κωδικοποιούν ενδεικτικά σε 12 σημεία:
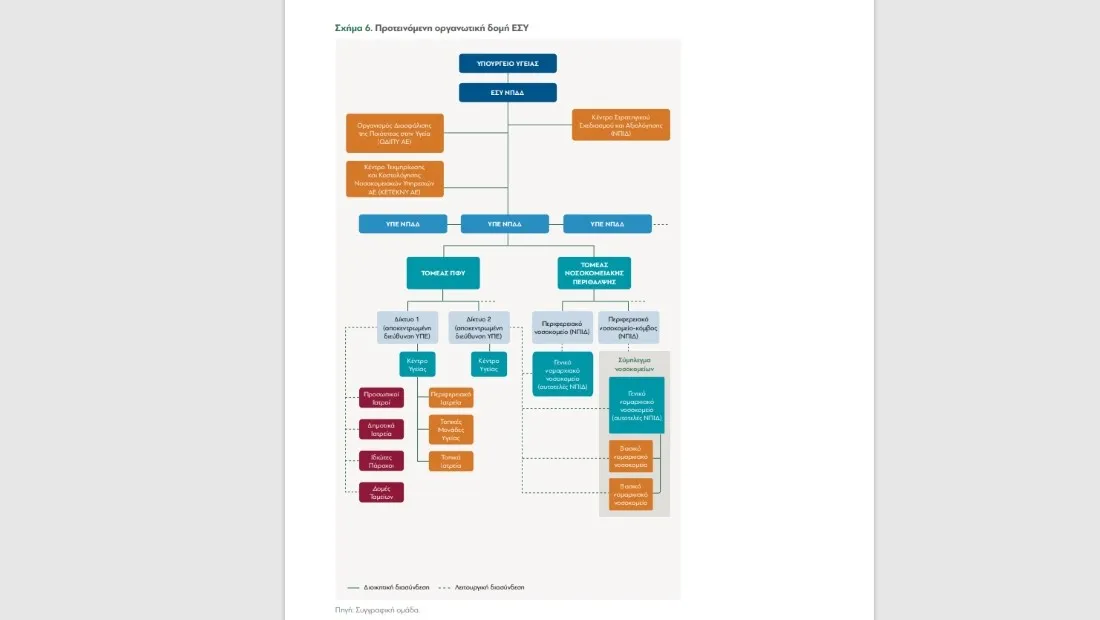
Το ΕΣΥ επανιδρύεται ως ΝΠΔΔ, προκειμένου να λειτουργήσει ως ανεξάρτητος δημόσιος οργανισμός. Με αυτό τον τρόπο αποκτά διοικητική αυτονομία από την πολιτική ηγεσία του υπουργείου υγείας, όπου μεταπολιτευτικά η μέση θητεία ενός υπουργού είναι λιγότερο από δύο χρόνια.
Το ΕΣΥ διοικείται από ΔΣ με πρόεδρο/γενικό εκτελεστικό διευθυντή, που επιλέγεται από ειδική υπερκομματική επιτροπή κατόπιν ανοικτού διαγωνισμού, και μέλη τους διοικητές των ΥΠε (Υγειονομικών Περιφερειών), που και αυτοί επιλέγονται με ανάλογη διαδικασία.
Το Υπουργείο Υγείας διατηρεί τον στρατηγικό και εποπτικό ρόλο του, ο οποίος μάλιστα αναβαθμίζεται. Χαράσσει τις στρατηγικές, επιλέγει τις πολιτικές και θέτει τις προτεραιότητες στην οργάνωση και λειτουργία του ΕΣΥ, χωρίς όμως να ασκεί τη διοίκηση-διαχείρισή του.
Δημιουργείται Κέντρο Στρατηγικού Σχεδιασμού και Αξιολόγησης ως ΝΠΙΔ, το οποίο εντάσσεται στη διοικητική δομή του ΕΣΥ μαζί με τον ΟΔΙΠΥ (Οργανισμός Διαχείρισης Ποιότητας Υγείας) και το ΚΕΤΕΚΝΥ (Κέντρο Τεκμηρίωσης και Κοστολόγησης Νοσοκομειακών Υπηρεσιών), που ήδη λειτουργούν ως ΝΠΙΔ.
Οι ΥΠε (ΝΠΔΔ) αυξάνονται σε 13, αντίστοιχα με τις Διοικητικές Περιφέρειες της χώρας ή εναλλακτικά από 7 σε 8 με βάση λειτουργικά κριτήρια, για την καλύτερη πρόσβαση του τοπικού πληθυσμού στις μονάδες του ΕΣΥ. Οι νέες ΥΠε θα έχουν μεγαλύτερη συμμετοχή στον σχεδιασμό αλλά και στην παροχή των αναγκαίων υπηρεσιών υγείας. Ταυτόχρονα, ενισχύεται ο ρόλος τους με τη μεταφορά αρμοδιοτήτων διοίκησης από τις κεντρικές υπηρεσίες του Υπουργείου Υγείας.
Τα νοσοκομεία του ΕΣΥ μετατρέπονται σε ΝΠΙΔ μη κερδοσκοπικού χαρακτήρα και λειτουργούν ως θυγατρικές εταιρείες των ΥΠε. Η προτεινόμενη μετατροπή, δεν αποτελεί ασφαλώς ιδιωτικοποίηση ή αλλαγή ιδιοκτησιακού καθεστώτος, είναι κάτι που συμβαίνει και ευρύτερα σε άλλους τομείς του δημοσίου και αφορά την ευελιξία στον τρόπο διοίκησης που προσφέρει η συγκεκριμένη νομική μορφή. Με αυτό τον τρόπο τα νοσοκομεία διατηρούν αφενός τον αποκλειστικά δημόσιο χαρακτήρα τους, αλλά αποκτούν έτσι μεγαλύτερη διαχειριστική ευχέρεια για την αύξηση της κλινικής αποτελεσματικότητας και της οικονομικής αποδοτικότητας και επιπλέον προσαρμόζονται πιο εύκολα σε έκτακτες ανάγκες ή μεταβολές, πχ. τουριστική περίοδος. Η πρόταση τοποθετεί τη μετατροπή των νοσοκομείων σε ΝΠΙΔ χρονικά μετά τη συγκρότηση του ΕΣΥ σε ΝΠΔΔ, των προτεινόμενων ΥΠε και των νοσοκομειακών δικτύων.
Σε κάθε ΥΠε δημιουργούνται ένα ή περισσότερα δίκτυα νοσοκομείων -το κείμενο πολιτικής προτείνει αυτά να είναι συνολικά 20 τα οποία επίσης προσδιορίζει ακριβώς- με ένα περιφερειακό ή πανεπιστημιακό νοσοκομείο ως νοσοκομείο-κόμβο του δικτύου, και διασυνδεδεμένα με αυτό, ως ακτίνες του δικτύου, γενικά νομαρχιακά νοσοκομεία ή και συμπλέγματα νομαρχιακών νοσοκομείων στους νομούς όπου λειτουργούν περισσότερα του ενός. Στο νοσοκομείο-κόμβο παραπέμπονται τα περιστατικά που χρήζουν τριτοβάθμιας νοσοκομειακής περίθαλψης.
Η Πρωτοβάθμια Φροντίδα Υγείας οργανώνεται με βάση δίκτυα ΠΦΥ (τουλάχιστον ένα ανά Δήμο ή ένα ανά διαμέρισμα στους μεγάλους Δήμους), τα οποία υπάγονται διοικητικά στον τομέα-διεύθυνση ΠΦΥ των ΥΠε. Κάθε ένα από αυτά τα δίκτυα διασυνδέεται λειτουργικά με το πλησιέστερο νοσοκομείο (βασικό ή/και γενικό), διατηρώντας όμως την οργανωτική και διοικητική του αυτοτέλεια.
Σε κάθε δίκτυο ΠΦΥ συμμετέχει ένα Κέντρο Υγείας -το οποίο προΐσταται του δικτύου- και οι υπόλοιπες πρωτοβάθμιες μονάδες του ΕΣΥ του γεωγραφικού/πληθυσμιακού τομέα ευθύνης του δικτύου (ΤοΜΥ, Περιφερειακά Ιατρεία, Τοπικά Ιατρεία, κ.ά.).
Σε κάθε δίκτυο ΠΦΥ διασυνδέονται λειτουργικά οι ιδιώτες προσωπικοί γιατροί, τα Δημοτικά Ιατρεία και ο συμβεβλημένος με τον ΕΟΠΥΥ ιδιωτικός τομέας. Προκειμένου να υπάρχει καθολική κάλυψη, αλλά και πιο αποδοτική χρηματοδότηση των υπηρεσιών, το κείμενο της διαΝΕΟσις προτείνει την επέκταση του θεσμού του προσωπικού γιατρού στον παιδιατρικό πληθυσμό με την ένταξη των παιδιάτρων και διεύρυνση του θεσμού σε άλλες συναφείς ειδικότητες, ιδιαίτερα για πολίτες με χρόνια νοσήματα.
Tο δίκτυο ΠΦΥ διοικείται από τον διευθυντή ιατρό του Κέντρου Υγείας αναφοράς και από 5μελή διοικούσα επιτροπή, στην οποία συμμετέχουν εκπρόσωποι: της ΥΠε, της Τοπικής Αυτοδιοίκησης, των εργαζομένων στις δομές του δικτύου και της Κοινωνίας των Πολιτών (π.χ. σύλλογοι ασθενών).
Κάθε δίκτυο ΠΦΥ αναπτύσσει ολοκληρωμένη δέσμη υπηρεσιών οικογενειακής ιατρικής, η οποία περιλαμβάνει δράσεις πρόληψης και προαγωγής της υγείας, περίθαλψης οξέων και χρόνιων νοσημάτων και καταστάσεων υγείας, αποκατάστασης και παρηγορητικής και υποστηρικτικής φροντίδας που προσφέρονται στο ιατρείο, στο σπίτι ή σε ειδικές δομές υγείας και φροντίδας στην κοινότητα.
Τέλος, το κείμενο πολιτικής αφιερώνει αρκετό χώρο στον τρόπο με τον οποίο μπορεί να γίνει η μετάβαση από το σημερινό σύστημα σε αυτό που προτείνεται με βάση ένα κοστολογημένο επιχειρησιακό σχέδιο. Με αυτόν τον τρόπο αυτό το κείμενο πολιτικής αποτελεί μια ολοκληρωμένη και συνεκτική πρόταση για την καλύτερη οργάνωση και διοίκηση του ΕΣΥ. Η εφαρμογή μιας τέτοιας μεταρρύθμισης μπορεί να συμβάλλει τελικά τόσο στη βελτίωση των υπηρεσιών υγείας που παρέχονται στους πολίτες όσο και στην οικονομική αποδοτικότητα του ίδιου του ΕΣΥ.
Πηγή: healthdaily.gr